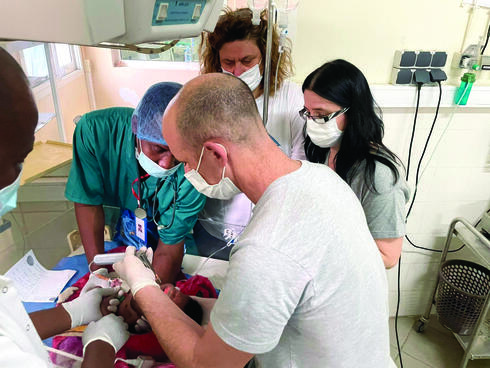
"בלי סדינים בבית החולים, מומים בלתי נתפשים ולידות בגיל עשר". ד"ר אלעד דנה מהוד השרון וד"ר גילי יגר־ירום מכפר סבא, שני רופאים מבית החולים "מאיר", חזרו בסוף השבוע ממשלחת הצלת חיים בצ'אד שבצפון מרכז אפריקה, הנחשבת לאחת המדינות העניות בעולם. כעת הם מספרים על המראות המחרידים, וגם על נקודות האור: "אלו דברים שלא נשכח לעולם, המראות והקטסטרופות שלא הפסיקו להגיע, אבל הצלחנו, גם בתנאים הבלתי אפשריים האלו, להציל חיים".
קראו גם >>>>
לעבוד עם מה שיש
ישנם אירועים וחוויות שנצרבים בלב ובזיכרון ואינם מרפים גם שנים אחר כך. כזו היא החוויה שעברו לאחרונה ד"ר דנה וד"ר יגר־ירום, שלא ישכחו לעולם את הילדים והמשפחות שפגשו בצ'אד, מדינה מוכת טרור, ללא מוצא לים, עם תוחלת חיים של כ־50 שנה, הנמוכה ביותר בעולם. השניים היו חלק ממשלחת שאורגנה על ידי ארגון IFA - Israeli Flying Aid בראשות גל לוסקי ומאיה צוקרמן, ארגון המבצע משימות הומניטריות מצילות חיים במדינות להן אין קשרים דיפלומטיים עם ישראל, ועל כן חלק מפעולותיו נעשות תחת סיפורי כיסוי, ולעיתים אף אינן מתפרסמות.
ד"ר דנה, המנהל הרפואי של המשלחת, הוא רופא מרדים ב"מאיר" ובימים אלו נמצא בתת התמחות מחקרית בטורונטו. הוא מתורגל ומנוסה בטיפול במקרים המורכבים ביותר, הן בבית החולים והן כחלק בלתי נפרד מפעילותו רבת השנים בחברת International Medical Assistance) IMA), העוסקת בניהול ופינוי רפואי של ישראלים מרחבי העולם. מהניסיון הרב שלו הוא גם יודע עד כמה חשוב להתנהל בצניעות ולהבין את המגבלות במשלחות מסוג אלו. "העזרה הגדולה ביותר ניתנת ומתקבלת כשמבינים את האתגרים, ומתגברים על המכשולים יחד עם הצוותים המקומיים, תוך הכשרה והכוונה שלהם לנצל בצורה טובה יותר את האמצעים הרפואיים הבסיסיים הקיימים", הוא מסביר.
"התנאים בלתי נתפשים", מספר ד"ר דנה. "בבית החולים בו עבדנו, מופקד רופא מרדים אחד על ארבעה חדרי ניתוח, טיפול נמרץ מבוגרים וילדים. מהר מאוד לאחר שהגענו נמשכנו לטיפול אקוטי בקטסטרופות שלא מפסיקות להגיע. "בגלל שמחתנים את הילדות בגיל מאוד צעיר, לעיתים אפילו בגיל עשר, נוצרים הרבה סיבוכי לידה ורבים מההריונות מסתיימים במות העובר או האם. למעשה, אחד מכל עשרה ילדים שנולדים בצ׳אד מת כבר בשנתו הראשונה, רובם מתים בשבוע הראשון לחייהם, וגם תמותת האימהות גבוהה. בעת שהותנו הגיעה יולדת בת 18, שאיבדה כשני ליטרים של דם לאחר הלידה, והובהלה לכריתת רחם בחדר ניתוח דל אמצעים, עם מכונת הנשמה שלעיתים מפסיקה לעבוד באמצע (ואז עוברים להנשמה ידנית). הצלחנו לייצב את מצבה, בין היתר בעזרת תרופות שהבאנו איתנו. בסוף הניתוח נדהמנו לגלות שהמטופלת חייבת להיגמל מההנשמה המלאכותית מהסיבה הפשוטה שבטיפול נמרץ אין מנשמים. על אף מצבה הקשה, המטופלת חזרה לנשום בעצמה, ולאחר ייצוב מצבה עברה הוצאה של צינורית ההנשמה, ואף שוחררה לאחר יומיים. התינוק בריא.
אין תרופות
"ביום החמישי הגיעה ילדה בת שלוש בליווי אביה, שסיפר לנו בערבית שהבטן שלה תפוחה. בבדיקה גופנית ראינו שהבטן אכן תפוחה, עם רגישות קלה באזור הכבד. לקחתי את מכשיר האולטרסאונד הנייד שלי והנחתי את המתמר על בטנה. למסך האייפד קפץ ממצא ענק בכבד שנראה כאבצס. גודלו היה עשרה על עשרה סנטימטרים. לאחר התייעצות עם מומחים מהארץ לגבי הצורך בניקוז, ביצענו זאת בחדר ניתוח כשהילדה מורדמת, תחת הנחיית מכשיר האולטרסאונד. 700 מ״ל של נוזל מוגלתי נוקזו מהכבד. הפעולה עברה בשלום והילדה שוחררה בהמשך לביתה. רק כדי להמחיש את העוני ודלות האמצעים – לאחר ביצוע האבחנה אבי הילדה התבקש ללכת לקנות את כל הציוד והתרופות שנדרשו לצורך ביצוע הניקוז".
"משפחות שמאבדות ילד או ילדה זה טרגדיה בכל מקום בעולם", אומר ד"ר דנה, "והיכולת שלנו למנוע תמותה מיותרת ממצבים ומחלות ברות טיפול היא עצומה, חשובה ולעולם לא מייאשת".
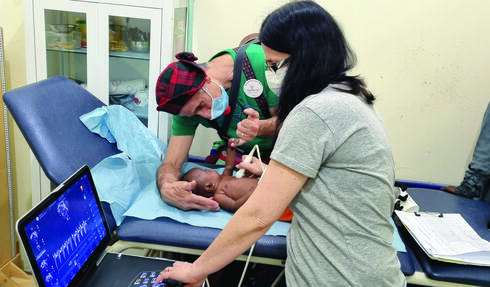
ד"ר יגר־ירום הצטרפה לראשונה למשלחת כקרדיולוגית ילדים בכירה על מנת לטפל בילדים עם בעיות עם מומים מולדים ובעיות בלבם. "הגענו לבית חולים מקומי לאם ולילד", היא מספרת. "אבל אין להם קרדיולוג ילדים, אלא רק קרדיולוג מבוגרים עם הכשרה מסוימת בקרדיולוגיית ילדים. בנוסף, חסר ציוד רפואי תקין בסיסי.
"כך למשל מכשיר האקו מושבת כבר תקופה מסוימת כי אחד המתמרים לא עובד. לכן, הגענו עם ציוד רפואי הכולל גם מכשיר אקו נייד, בלעדיו אי אפשר היה לבדוק את הילדים".
מה היה תפקידך במשלחת?
"התפקיד שלי נחלק לשניים. החלק הראשון כלל אבחון ילדים עם מומי לב מולדים או נרכשים, טיוב הטיפול התרופתי בהם והעברת המידע הרפואי לארגוןSave a Child’s Heart, אשר יביא את הילדים לישראל וידאג לצנתור או ניתוח עבורם. החלק השני כלל הדרכת הצוות המקומי, בעיקר הקרדיולוג, באבחון וטיפול בילדים עם מומי לב מולדים או נרכשים. במהלך הביקור פגשתי משפחות שתלו כל כך הרבה תקוות במשלחת שלנו, שתיתן מענה לילדים שלהם, מכיוון שבבית החולים אין קרדיולוג ילדים והם לא היו בעלי אמצעים לקחת את הילדים שלהם לבדיקות ולטיפול במדינות אחרות".
"העוני שם בלתי נתפש", מספרת ד"ר יגר־ירום. "אין בבית החולים סדינים או אוכל, וכך כל מי שמגיע להתאשפז צריך להביא עימו מצעים ומזון. מי שלא הביא מצעים ישן על מזרן חשוף. משפחות המאושפזים יושבות בחצר מרכזית, אשר מסביבה חדרי האשפוז, ובמשך ימים שלמים מבשלות עבור בן המשפחה המאושפז".
הקושי המרכזי הוא המחסור בציוד רפואי בסיסי", אומרת ד"ר יגר־ירום. "אין מד לחץ דם או מד סטורציה לילדים ותינוקות, דברים שנתפשים אצלנו הרבה מעבר לטריוויאליים. ישנם מכשירי הנשמה, יש צינור חמצן שיוצא מן הקיר, אך הם אינם פעילים כי לא ניתן לחבר אותם מכיוון שהקומפרסור של החמצן לא עובד. באחד הימים הגיע ילד לאחר תאונת דרכים קשה, עם מדד גלזגו 7, מצב שמחייב הנשמה, ופשוט אין דרך להנשימו. אלו מצבים שקשה לך לתפוש כרופא מערבי".
"לא פשוט לעכל את כל מה שקרה במהלך השבוע הזה", מספרים ד"ר דנה וד"ר יגר־ירום. "יחד עם זאת, זכינו לעבוד עם צוות מדהים ומסור של רופאים מקומיים, לחלוק ידע רפואי, לטפל בילדים ובנשים צעירות ולהיטיב את מצבם. אבל עדיין נדרשים הרבה עזרה וציוד להצלת חיים, זו משימה שאינה נגמרת, ואין דבר כזה 'טיפה בים'. טקטית, חייבים לעזור לכל מי שאפשר. אסטרטגית, אנחנו כחברה מערבית בעלת אמצעים חייבים לתרום זמן, כסף ומאמץ, כדי שגם תינוק בצ׳אד יחזור לחיק משפחתו".